健康診断の聴力検査を毎年受けていても「何を調べているの?」「所見ありって大丈夫?」と感じる方は少なくありません。健康診断の聴力検査は、普段気づきにくい聞こえの変化や耳の異常を早めにみつける大切な検査です。
この記事では、健康診断の聴力検査でわかることや「所見あり」の意味、再検査の流れ、疑われる難聴の種類などについて解説します。健康診断の聴力検査に不安を感じている方や、再検査が必要となった方は、ぜひこの記事を参考にして適切な対処につなげてください。
健康診断の聴力検査について

健康診断で行われる聴力検査は、普段の生活では気づきにくい「聞こえの変化」を確認するための大切な検査です。短時間で終わる簡単な検査ですが、聞こえにくさの兆候や耳の異常を早めにみつける役割があります。
健康診断の聴力検査では何を調べている?
会社員の健康診断で実施される一般的な聴力検査は「選別聴力検査」と呼ばれるもので、主に以下を確認しています。
- 聴力レベル(音の大きさ)
- 周波数特性(音の高さ)
- 聞こえの左右差
一定の高さと大きさの音が聞こえるか調べ、音がきちんと聞き取れているか、日常生活や仕事に支障が出ていないかをチェックすることが目的です。聞こえにくさや見逃してはいけない異常を早めにみつけるための、スクリーニング検査として行われます。
そのため、検査結果に「所見あり」と記載されても、必ずしも重い病気や深刻な難聴を意味するわけではありません。あくまで「一度、詳しく確認したほうがよい可能性がある」というサインとして捉えることが大切です。
健康診断の聴力検査を実施する意義
聴力の低下は、無自覚のまま少しずつ進行することも少なくありません。本人が気づいたときには、すでに聞こえにくさが進んでいるケースも多いです。
そのため、定期的に健康診断で聴力検査を受け、耳の病気や聞こえの変化を早期に発見し、必要に応じて耳鼻咽喉科での詳しい検査や治療につなげることが大切です。
また、職場によっては騒音の影響を受けやすい環境もあります。聴力検査は、作業環境による耳への影響が生じていないかを確認する意味も持ち、結果をもとに職場環境の改善や対策を検討する目的もあります。
聞こえは、仕事の安全性やコミュニケーションにも大きく関わる重要な感覚です。耳の健康を守るためにも、健康診断の聴力検査は、軽視せずに受けておきたい重要な検査のひとつといえるでしょう。
健康診断の聴力検査のやり方

健康診断の聴力検査では、主に高い音(4000Hz)と低い音(1000Hz)をさまざまな大きさ(dB)で聞き、どの程度聞き取れているかを確認します。検査の流れはシンプルで、短時間で終了します。
- 防音室に入室する
周囲の音の影響を受けないよう、防音室または静かな検査室に入ります。 - ヘッドフォンを装用し、ボタンスイッチを持つ
両耳にヘッドフォンを装用し、音が聞こえたことを伝えるためのボタンスイッチを手に持ちます。 - ヘッドフォンから音が流れる
「ピー」という小さな音が、左右それぞれの耳に流れます。 - 音が聞こえている間はボタンを押す
音が聞こえたら、聞こえている間はボタンを押し続けます。 - 聞こえなくなったらボタンを離す
音が聞こえなくなった時点でボタンを離します。
この操作を左右それぞれの耳で行い、検査は数分で終了します。特別な準備は必要なく、指示に従って落ち着いて受けることが大切です。
健康診断の聴力検査の基準

健康診断の聴力検査では、1000Hzで30dB以下、4000Hzで30〜40dBの音が聞き取れていれば、基本的に「異常なし」と判断されます。
ただし、聴力には年齢による変化があり、年齢を重ねるにつれて特に4000Hzの聴力は低下しやすい傾向があります。そのため、高齢者の場合は、4000Hzで40dB程度聞こえていれば、異常なしと判断されることも多いです。
また、健康診断の聴力検査では、1000Hzと4000Hzの音を左右それぞれの耳で確認します。
この合計4回の判定のうち、1回でも基準値を下回ると「所見あり」と判定される仕組みです。
健康診断の聴力検査で引っかかった場合の行動

健康診断の聴力検査で「所見あり」と判定された場合は、耳鼻咽喉科で再検査を受けることが大切です。選別聴力検査はあくまで簡易的なチェックであり、詳しい聞こえの状態を把握するためには、より精密な検査が必要になります。
再検査では「標準純音聴力検査」など検査が行われるのが一般的です。標準純音聴力検査では、さまざまな高さの音を小さな音量から順に聞いていき、どのくらいの音量から聞き取れるのかを詳しく確認します。検査結果は「オージオグラム」と呼ばれる用紙に記録され、左右それぞれの耳の聞こえの状態が視覚的にわかるようになっています。これにより、難聴の有無だけでなく、種類や程度も把握できるのが特徴です。
健康診断の聴力検査の「所見あり」で疑われる難聴の種類
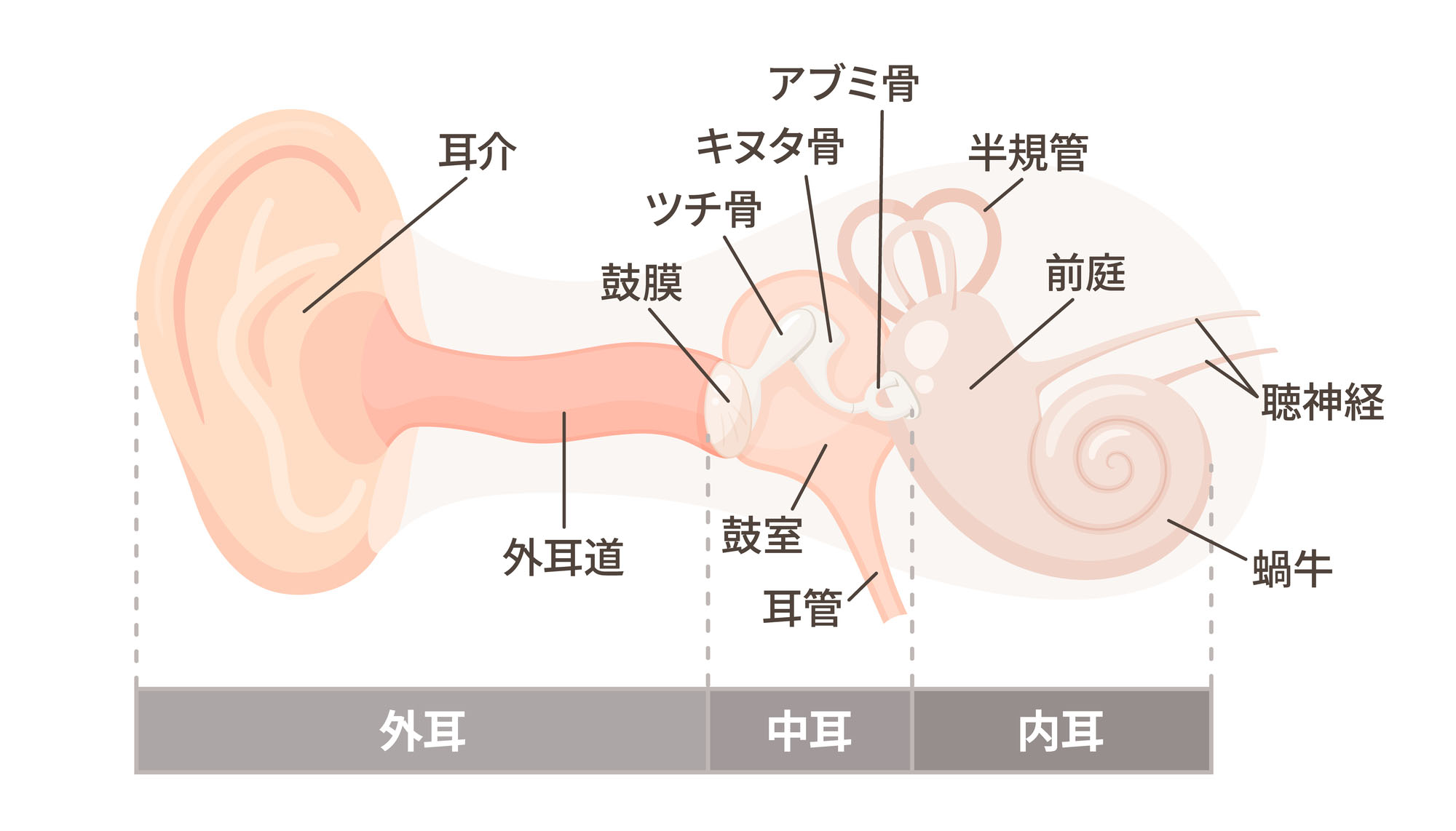
健康診断の聴力検査で「所見あり」と判定された場合、疑われる難聴には主に伝音性難聴・感音性難聴・混合性難聴の3種類があります。
私たちが音を聞くとき、音は耳に入った振動として「外耳→中耳→内耳」の順に伝わり、内耳で電気信号に変換された後、聴神経を通って脳へ送られます。脳がその信号を処理することで、初めて「音」として認識される仕組みです。
この一連の経路のどこに障害が起きているかによって、難聴の種類がわかれます。
聞こえの仕組みについては以下の記事でより詳しく解説しておりますので、気になる方はぜひご一読ください。
伝音性難聴
伝音性難聴は、音を内耳へ伝える役割を担う外耳や中耳に障害がある状態です。音は本来、外耳から鼓膜を振動させ、中耳にある耳小骨を通って内耳へと伝わりますが、この経路のどこかに問題が生じることで、音が十分に届かなくなります。
伝音性難聴では、音が全体的に小さく聞こえるのが特徴で、音を大きくすると比較的聞こえやすくなる場合もあります。原因を取り除いたり治療したりすることで、改善が期待できるケースが多いです。
▼原因の例
| 耳垢の詰まり | 外耳道に耳垢がたまることで音の通り道がふさがれ、 聞こえにくくなる状態。 |
| 外耳炎 | 外耳道に炎症が起こり、 腫れや痛みとともに聞こえにくさを感じる状態。 |
| 耳硬化症 | 中耳にある耳小骨が硬くなり、 音の振動が内耳に伝わりにくくなる病気。 |
| 滲出性中耳炎 | 炎症などにより中耳腔に滲出液と呼ばれる液体がたまり、 鼓膜の動きが悪くなることで聞こえにくくなる病気。 10歳までに発症することが多い。 |
| 慢性中耳炎 | 中耳の炎症が繰り返し起こることで、 鼓膜に穴があいたり耳小骨が障害されたりする病気。 聞こえにくさが慢性的に続く場合がある。 |
【スマホで閲覧の場合、表を横に動かせます】
感音性難聴
感音性難聴は、音を感じ取る内耳や、音の情報を脳へ伝える聴神経に障害がある状態です。内耳では音の振動を電気信号に変換していますが、この機能が低下すると、音が脳へ正しく伝わらなくなります。
感音性難聴では、高い音が聞こえにくい、言葉がはっきり聞き取れないといった症状が特徴です。音量を上げても、音が割れて聞こえたり、会話が聞き取りづらかったりすることがあります。自然に元に戻ることが少なく、補聴器などのサポートが必要になるケースもあります。
▼原因の例
| 突発性難聴 | 前触れなく突然片耳の聞こえが悪くなる難聴。 放置すると回復しにくくなる場合がある。 |
| 加齢性難聴 | 年齢とともに内耳の働きが低下し、 特に高い音や会話が聞き取りにくくなる難聴。 ゆっくり進行するため、自覚しにくいのが特徴。 |
| 騒音性難聴 | 工場や建設現場など、大きな音に長期間さらされる習慣によって 内耳がダメージを受け、聞こえにくくなる難聴。 |
| メニエール病 | 内耳の異常により、 めまい、耳鳴り、難聴などの症状を繰り返す病気。 |
| 薬物性難聴 | 一部の抗生物質や抗がん剤など、特定の薬の副作用によって 内耳や聴神経が障害されることで生じる難聴。 |
混合性難聴
混合性難聴は、伝音性難聴と感音性難聴の両方が同時に存在する状態です。
外耳や中耳の問題に加えて、内耳や聴神経にも障害があるため、聞こえ方はより複雑になります。原因を正確に見極めたうえで、治療と補聴器の両面からのアプローチを検討する必要があります。
聴力検査で病気が見つかった場合の治療法
聴力検査をきっかけに異常や病気がみつかった場合でも、原因に応じた適切な治療や対応をすることで、聞こえの改善が期待できるケースは少なくありません。治療法は、障害されている耳の部位や、難聴の種類や程度によって異なります。ここでは、耳鼻咽喉科で行われる代表的な治療法について紹介します。
耳垢除去
外耳道で耳垢が詰まっていることが原因で聞こえにくくなっている場合は、耳垢の除去で聞こえが改善するケースがあります。特に、耳垢が奥で固まってしまう「耳垢栓塞」は、突然聞こえにくくなったと感じる原因になる場合もあります。
ただし、詰まっている耳垢を除去する場合は、耳鼻咽喉科で適切な処置を受けることが大切です。自分で無理に取ろうとすると、外耳道を傷つけたり、耳垢をさらに奥へ押し込んでしまったりする恐れがあります。
薬物療法

難聴の種類によっては薬による治療が行われることがあります。
特に突発性難聴では、ステロイド薬などを用いた治療をできるだけ早く開始することが重要とされています。発症から時間が経つほど回復しにくくなるため「前触れもなく突然聞こえなくなった」「耳が詰まった感じがする」などの症状があれば、早めに耳鼻咽喉科を受診することが重要です。
また、滲出性中耳炎や急性中耳炎などは、抗生剤などの治療薬を定められた期間服用する場合もあります。
手術療法
難聴の種類によっては、手術による治療が選択されることもあります。
耳硬化症では「アブミ骨手術」などの耳小骨の動きを改善させる手術によって、音の伝達の改善を図ります。慢性中耳炎では、鼓膜に開いた穿孔を防ぐ「鼓膜形成術」や、鼓室(鼓膜の裏側にある空間)の機能を改善させる「鼓室形成術」が行われる場合もあります。
また、補聴器でも十分な効果が得られない重度の難聴や、先天性の難聴がある場合には、人工内耳を手術によって装着するケースもあります。人工内耳は、音を電気信号に変換して聴神経を直接刺激する装置で、専門的な評価と慎重な判断が必要です。
補聴器の使用

加齢や長年の騒音環境などによって聴力が低下している場合は、補聴器の装用によって聞こえを補うことが選択肢となります。補聴器は、聞こえにくい音域を中心に音を調整し、会話を聞き取りやすくするための医療機器です。
ただし、補聴器は誰にでも同じものが合うわけではありません。聴力の状態や生活環境に合わせた調整が必要になるため、補聴器の専門家に相談し、試聴や調整を行うことが重要です。
まとめ:聞こえの変化を見逃さないために

健康診断の聴力検査は、普段は気づきにくい聞こえの変化や耳の異常を早期にみつけるための大切な検査です。「所見あり」と判定されても、必ずしも重い病気を意味するわけではありませんが、再検査によって難聴の有無や種類を正確に把握することが重要です。
難聴には大きくわけて3種類あり、原因によって治療法や対応が大きく異なります。聞こえに不安を感じた場合は自己判断せず、耳鼻咽喉科や専門家に相談し、早めに適切な対応を取ることが耳の健康を守る第一歩となります。
執筆
聞こえと暮らし研究所 編集部
聞こえや難聴に関する正しい理解を広めるとともに、補聴器をはじめとする聴覚ケアの最新情報や、快適な聞こえを支える工夫を発信しています。日々の暮らしに寄り添う情報提供を通じて、聞こえに悩む方々の生活の質(QOL)向上に貢献していきます。
監修
小島 敬史
現国立病院機構栃木医療センター耳鼻咽喉科医長。
全例で補聴器適合検査を行い、補聴器の処方についても自ら特性図・適合検査結果を確認、調整の指示を行っている。
【略歴】
2006年、慶應義塾大学医学部卒。臨床研修修了後、2008年より同大学耳鼻咽喉科学教室へ所属。日本耳鼻咽喉科学会専門医、指導医取得。耳科、聴覚を専門とし、臨床研究や基礎研究に従事する。2018年から2020年、米国ノースウェスタン大学耳鼻咽喉科頭頸部外科でポストドクトラルフェローとして先天性難聴の蛋白機能解析に関する基礎研究に従事。2013年慶応義塾大学病院耳鼻咽喉科で難聴・耳鳴外来を担当。宇都宮方式での補聴器処方を学ぶ。