「最近、テレビの音が大きくなったと言われる」「親が会話を聞き返してくる場面が増えた」と感じることはありませんか?
難聴は、年齢を重ねるにつれて多くの方が直面する可能性のある身近な問題です。しかし、難聴には複数の種類があり、原因や進行度によって対処法が異なります。「歳だから仕方がない」と放置してしまうと、認知機能の低下やうつ病につながる可能性も指摘されています。
本記事では、耳による聞こえの仕組みを解剖学的に詳しく解説し、難聴が起こるメカニズム、種類、主な原因、具体的な対策まで網羅的に解説します。ご自身や身近な方の聞こえの低下を感じたら、できるだけ早く適切な対処を始めましょう。
難聴とは
難聴とは、耳で音を聞き取る能力が低下し、聞こえにくくなる状態のことです。単に「聞こえない」だけでなく、「言葉の聞き分けが難しい」「特定の音が響く」などの症状も見られることがあります。
耳による聞こえの仕組み
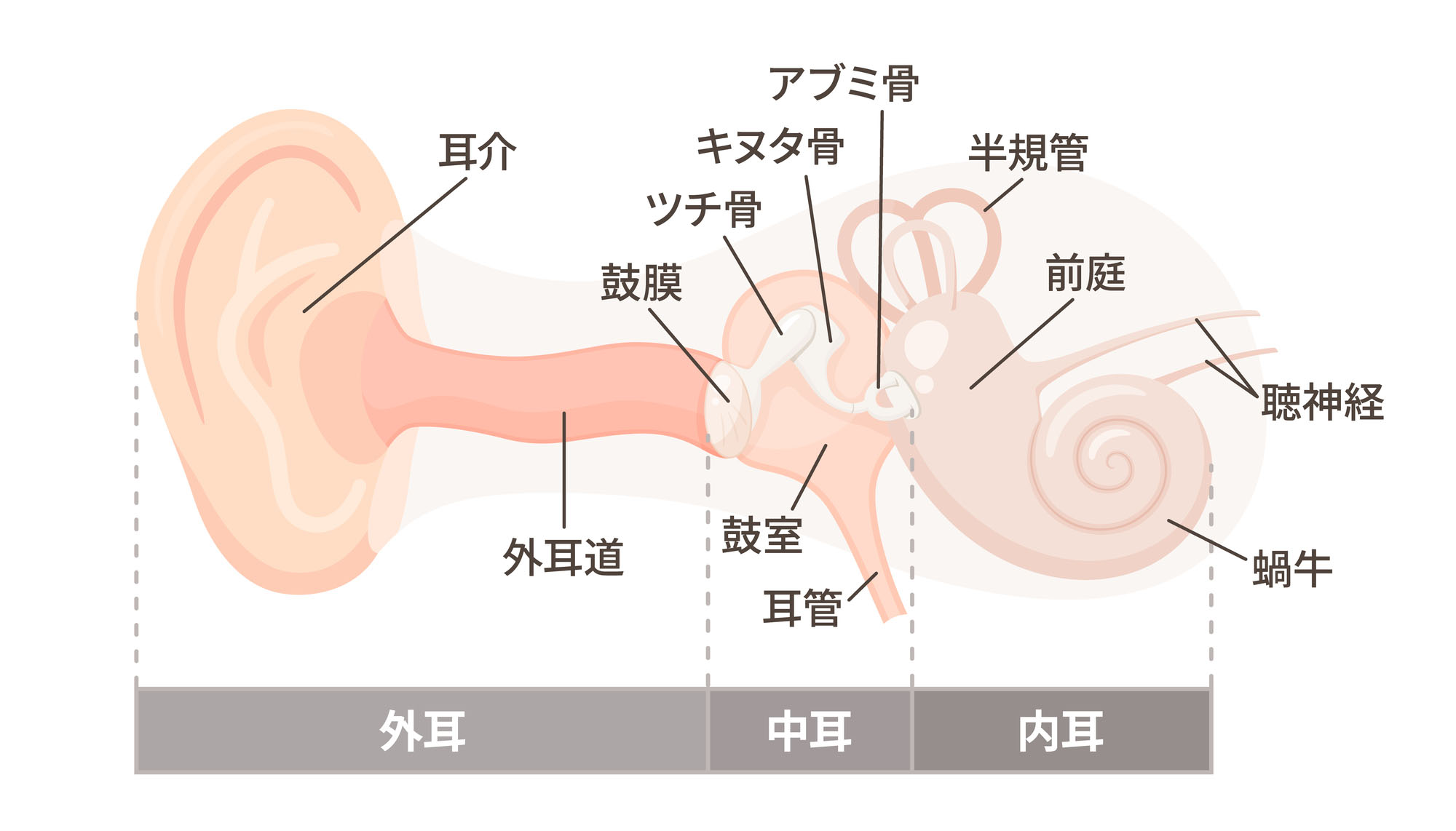
音を聞くためには、耳に入った振動が「外耳 → 中耳 → 内耳 」と伝わったうえで電気信号に変換され、聴神経から能に伝わり、最終的に脳がその信号を“音”として認識する必要があります。耳は、外耳・中耳・内耳 の3つの部分がそれぞれ役割を分担して働き、最終的に聴神経を介して音を脳へ伝達しています。
1.外耳:音を集めて中耳へ届ける
最初に音をキャッチするのが外耳です。
まずは、前方からきた音を、耳介は効率的に集めます。
耳介から外耳道に入ってきた空気の振動(音)は、細い通路を通って鼓膜へ届きます。鼓膜に届いた音はその奥の中耳へ運ばれます。
2.中耳:集めた音の振動を強める
中耳は、外耳から届いた振動を内耳へ伝えるための場所です。
鼓膜に届いた振動がツチ骨・キヌタ骨・アブミ骨の3つの耳小骨に伝わります。耳小骨は入ってきた振動のうち、会話に重要な周波数を効率的に大きくして内耳へ送り届けます。
3.内耳:振動を電気信号に変える
内耳の役割は、大きくなった振動を脳が理解できる電気信号に変えることです。
中耳から送られてきた振動はカタツムリの形をした蝸牛に伝わります。蝸牛の内部には、音の周波数(高さ)を感知する何千もの有毛細胞が生えており、有毛細胞が音の刺激を受けると、それを電気信号に変換する仕組みになっています。
4.聴神経:電気信号を脳に伝える
内耳で変換された電気信号は、聴神経を通って脳へ送られます。電気信号が聴こえを司る「聴覚野」に届くと、やっと私たちは音を音と認識することができます。さらに、「聴覚野」に届いた電気信号が「言語野」と結びつくことで、私たちはようやく音を言葉として認識することができるのです。
難聴が生じるメカニズム
難聴は、「音を耳に届ける部分(外耳・中耳)」または「音を感じ取り脳に伝わる部分(内耳・聴神経・脳)」のどこかに不具合が起こることで生じます。そのため、どの場所に問題があるかによって、難聴の種類や原因、必要な対処法が変わるのが特徴です。
外耳・中耳に問題が起これば、音の振動が上手く伝わらず「音が届きにくい」状態になります。一方、内耳や聴神経に問題が起きると、音は届いても「音として認識できない」「言葉が聞き取りづらい」など、音の処理そのものが難しくなります。
このように、耳のどの部分にトラブルが起きているかが、難聴の症状や特徴を大きく左右するのです。
難聴の種類

難聴は、障害が起きている場所によって大きく「伝音難聴」「感音難聴」「混合性難聴」の3種類にわけられます。
【スマホで閲覧の場合、表を横に動かせます】
| 種類 | 障害部位 | 主な症状 | 治療の方向性 |
| 伝音難聴 | 外耳・中耳(音を伝える器官) | 小さな音が聞こえづらい | 原因の除去(手術・薬など)で改善する可能性あり |
| 感音難聴 | 内耳・聴神経(音を判別する器官) | ・音は聞こえても言葉の聞き取りが難しい ・特に高い音が聞こえづらい |
補聴器の装用が主体となる 進行した場合は人工内耳が検討される |
| 混合性難聴 | 外耳・中耳と内耳・聴神経の両方 | 上記の両方の症状 | 原因に応じた治療と補聴器の選定 |
伝音難聴
伝音難聴は、外耳や中耳などの「音を伝える器官」に問題が起き、音の振動が内耳まで十分に届かなくなることで生じます。原因としては、中耳炎による液体の溜まり、耳垢による外耳道の詰まり、鼓膜穿孔、耳小骨の異常(耳硬化症など) が代表的です。
音のエネルギーが弱まってしまうため、「小さな音が聞こえにくい」「こもって聞こえる」「自分の声が響く」といった症状がみられます。多くの場合、原因の治療(服薬や手術など)によって改善が期待できるのが特徴です。
感音難聴
感音難聴は、内耳の有毛細胞や聴神経などの「音を判別する器官」に障害が起きることで生じる難聴です。原因は、加齢や騒音による有毛細胞のダメージ、その他の内耳の病気(メニエール病・突発性難聴など) などがあります。
疾患によりますが、主に高い音から聞こえにくくなるのが特徴です。原因によっては耳鳴りやめまいを伴うこともあります。
内耳や聴神経の障害は元に戻りにくい場合も多く、補聴器を選択するケースも増えます。
混合性難聴
混合性難聴は、「音を伝える器官(外耳・中耳)」と「音を判別する器官(内耳・聴神経)」の双方でトラブルが起きることで生じます。長期経過した中耳炎の場合や、耳の手術後による変化により、外耳・中耳のみならず内耳もダメージを受けていることが原因です。
治療は、まず伝音難聴の原因を改善する治療を優先し、その後に残った感音難聴に対して補聴器などで補うといった、複数の対処を組み合わせて行います。
難聴の原因

難聴を引き起こす原因は単なる加齢や耳の病気だけではなく、環境や生活習慣、神経の病気などさまざまです。ここでは主な原因を解説します。
加齢
加齢による難聴は、誰しもが起こる可能性のある一般的な原因です。
年を重ねるにつれて内耳や、聴神経や脳の機能が低下することによって生じます。音を感知したり、増幅したりするのが難しくなり、音の情報を脳に送れなくなるため、感音難聴に分類されます。
騒音
大きな音にさらされることでも、難聴は引き起こされます。騒音が原因となる難聴には、主に「急性音響外傷」と「騒音性難聴」があります。
・急性音響外傷
コンサートやイベントなどで突然大音量を浴びると、内耳の有毛細胞が傷つき、聞こえが低下することがあります。症状が一時的で改善する場合もありますが、有毛細胞障害は治療が困難で、しばしば症状が残ることもあります。
・騒音性難聴
工事現場など、日常的に大きな音にさらされる環境で長期間過ごすと、聴力がゆっくり低下していきます。基本的に治療することは困難で、発症した場合もとに戻すことはできません。難聴によって会話や聞き取りに支障がある場合、補聴器でのサポートが必要になる場合があります。
耳の病気
外耳、中耳、内耳のさまざまな病気も難聴の原因になります。
・中耳炎
風邪などが原因で中耳に炎症を起こすことにより粘膜の腫れ・体液の溜まりなどが起こる病気で、鼓膜や耳小骨の動きがさまたげられ、伝音難聴が起こる場合があります。数十年といった単位で放置された場合、混合性難聴になることもあります。
・耳硬化症
本来振動を伝えるアブミ骨が固く骨化してしまい動きにくくなる病気で、音の伝わりが悪くなり、伝音難聴につながります。徐々に進行し内耳障害を伴うと混合性難聴を示すこともあります。
・突発性難聴
ある日突然片耳もしくは両耳の聞こえが悪くなる原因不明の病気で、感音難聴の一種です。耳鳴りやめまいを伴うこともあり、治療効果は発症早期でないと得られない可能性があるため、早期治療が重要です。
・メニエール病
内耳の一部に液体が溜まることで、感音難聴や耳鳴り、ぐるぐると回るめまい発作を繰り返す病気です。ストレスなどによって発症する可能性があります。
・外耳炎・耳垢栓塞
外耳道の炎症や耳垢の詰まりによって音が十分に届かなくなり、伝音難聴を引き起こします。
脳や神経の病気
耳そのものではなく、聴神経や脳の異常が難聴を招くこともあります。代表的なものが聴神経腫瘍で、良性腫瘍が神経を圧迫することで感音難聴や耳鳴りがゆっくり進行する場合があります。その他、髄膜炎や脳梗塞の一部では難聴を起こすことがあります。
その他の原因
難聴は身体の状態や生活習慣によっても起こることがあります。
・ストレスや疲労
強いストレスや心身の疲労は突発性難聴などの誘因となる場合があります。
・生活習慣病(高血圧症、糖尿病、脂質異常症など)
これらの病気は内耳の血流に悪影響を与え、加齢性難聴の進行を早くしたり、突発性難聴の発症リスクを上げたりすることがあります。
・薬の副作用
一部の抗生物質や抗がん剤には、内耳の有毛細胞にダメージを与えるものがあり、難聴を引き起こす可能性があります。
・遺伝
生まれつきの難聴や、成長とともに徐々に進行する遺伝性の難聴も存在します。
加齢による聞こえへの影響

加齢による聴力の低下は、40代頃から始まります。最初に聞こえにくくなるのは高い音で、徐々に電子音などが聞き取りづらくなっていきます。75歳以上では約半数の人が何らかの難聴を抱えていると言われており、加齢による難聴は特別なことではなく、誰にでも起こりうるごく身近な変化です。
加齢による難聴は、内耳の蝸牛にある有毛細胞が徐々にダメージをうけ、有毛細胞自体が細胞死をおこすことが主な原因とされています。一度細胞死をおこした有毛細胞は再生しないため、投薬などによる根本的治療は困難であるのが特徴です。
さらに、有毛細胞と聴神経とのつながりが弱くなることや、脳の中で音を言葉と理解する力が低下することも関係していると考えられています。つまり、加齢による難聴はひとつの要因だけでなく、年齢に伴う体のさまざまな変化が重なって起こるものなのです。
難聴に気づいたときの対処方法
ご自身や家族が少しでも「聞こえにくい」と感じたら、まずは難聴を疑い、できるだけ早く正確な検査と診断をうけることが大切です。
まずは早めに耳鼻咽喉科を受診する
聞こえの変化に気づいたときに重要なのは、「年齢のせい」と決めつけず、できるだけ早く耳鼻咽喉科を受診することです。診察を受けることで、耳垢の詰まりや中耳炎、突発性難聴など、治療によって改善する可能性がある病気が原因か見極めることができます。
特に突発性難聴のように、発症してから治療開始までの時間が短いほど改善が期待できる病気もあります。そのため、原因を早期に特定し、適切な治療につなげることが聞こえの維持に重要です。
診断に基づいた適切な対処を行う
精密検査によって難聴の種類や程度がわかったら、その結果に応じた適切な対処を進めていきます。治療によって改善が見込めるタイプの難聴では、薬物療法や手術などの医療的な治療を行います。
一方、加齢による難聴や、内耳や神経の機能が戻りにくい感音難聴の場合には、残っている聴力を最大限に活かすために補聴器の装用が推奨される場合があります。補聴器は、医師の診断に加え、認定補聴器技能者による丁寧な調整が欠かせません。通信販売などの簡易なものに頼るのではなく、適切な手順を踏んで自分に合った補聴器を選ぶことが大切です。
難聴の予防法

加齢による難聴の進行を完全に止めることは難しいですが、日常生活の習慣を見直すことで、耳への負担を減らし、聴力低下を遅らせることは可能です。
耳にやさしい生活をする
難聴の進行予防には、日常生活で耳に負担をかけない工夫が大切になります。テレビや音楽は大音量を避け、ヘッドホンやイヤホンは長時間使わないようにしましょう。
また、工事現場やライブなどの大きな音がある場所では、耳栓やイヤーマフで耳を守ることが効果的です。耳掃除はやりすぎると外耳道を傷つけたり耳垢を押し込んだりして逆効果になるため、基本的には濡れたタオルで入り口近くを軽く拭うなどで控えめに行うことが重要です。
生活習慣を見直す
内耳の健康を守るためには、体全体の健康状態が深く関係します。適度な運動やバランスの良い食事は血流を良くし、内耳に酸素や栄養を届ける助けになります。
また、睡眠不足やストレスは難聴を悪化させる可能性があるため、十分な休養を取ることが大切です。さらに、喫煙は血流を悪化させ難聴のリスクを高めるため、禁煙に努めましょう。
定期的に耳鼻咽喉科を受診する
聴力はゆっくり低下することが多く、自覚しにくい点が特徴です。そのため、定期的に耳鼻咽喉科を受診し、聴力検査を受けることで早期に変化を把握できます。
もしすでに難聴が進行している場合は、できるだけ早めに補聴器を活用することで、言葉を聞き取る力の維持に役立ちます。定期的な検査と早めの対処が、聞こえの質を守る重要なポイントになります。
まとめ:加齢による難聴は早めに気づくことが大切

難聴は年齢とともに誰にでも起こりうる身近な変化であり、放置すると生活の質や心身の健康に影響します。聞こえにくさを感じたら、「歳のせい」と決めつけず、早めに耳鼻咽喉科で診断を受けることが重要です。
難聴の種類や原因に応じて治療や補聴器の装用を行うことで、聞こえの低下を補い、コミュニケーションの不安も減らせます。また、騒音を避けたり、生活習慣を整えたりすることで、進行を遅らせる可能性も高まります。
そして何より、ご自身や家族にとって安心で豊かな暮らしへつなげるために、難聴に気づいたときに適切な対応を取ることが大切です。今できる対策から始めて、「聞こえる未来」を一緒に守っていきましょう。
執筆
聞こえと暮らし研究所 編集部
聞こえや難聴に関する正しい理解を広めるとともに、補聴器をはじめとする聴覚ケアの最新情報や、快適な聞こえを支える工夫を発信しています。日々の暮らしに寄り添う情報提供を通じて、聞こえに悩む方々の生活の質(QOL)向上に貢献していきます。
監修
小島 敬史
現国立病院機構栃木医療センター耳鼻咽喉科医長。
全例で補聴器適合検査を行い、補聴器の処方についても自ら特性図・適合検査結果を確認、調整の指示を行っている。
【略歴】
2006年、慶應義塾大学医学部卒。臨床研修修了後、2008年より同大学耳鼻咽喉科学教室へ所属。日本耳鼻咽喉科学会専門医、指導医取得。耳科、聴覚を専門とし、臨床研究や基礎研究に従事する。2018年から2020年、米国ノースウェスタン大学耳鼻咽喉科頭頸部外科でポストドクトラルフェローとして先天性難聴の蛋白機能解析に関する基礎研究に従事。2013年慶応義塾大学病院耳鼻咽喉科で難聴・耳鳴外来を担当。宇都宮方式での補聴器処方を学ぶ。






